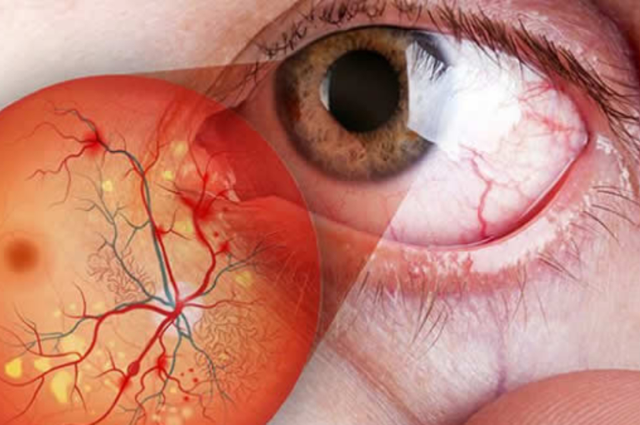
A retinopatia diabética (RD) é uma patologia da retina (estrutura nobre que reveste o olho interna e posteriormente) na qual os pequenos vasos sanguíneos são afetados por níveis elevados da glicemia.
Fatores de risco
- Duração do diabetes: é o fator de risco mais importante. Pacientes diabéticos com menos de 5 anos de doença, raramente, apresentam evidência de retinopatia ao exame de fundo de olho. Esta incidência, aumenta para quase 50% nos diabéticos com 5 a 10 anos de doença e 70 a 90% naqueles com mais de 10 anos.
- Mau controle do diabetes: foi demonstrado que o controle glicêmico rígido e gradual, principalmente o instituído precocemente, pode prevenir ou retardar o desenvolvimento ou progressão da RD.
- Gravidez: pode se associar à progressão rápida da RD
- Hipertensão arterial: o controle rígido parece ser benéfico em diabéticos tipo 2 com maculopatia
- Nefropatia: se grave, está associada ao agravamento da RD.
Classificação:
- Retinopatia diabética não proliferativa (RDNP): pode se apresentar como muito leve, leve, moderada, grave e muito grave. Pode se apresentar associada ao edema macular diabética que contribui para a perda de visão central do paciente.
- Retinopatia diabética proliferativa (RDP): ocorre quando há formação de vasos anormais e aumenta o risco de cegueira nos pacientes. Pode se apresentar como leve-moderada ou de alto risco. Pode evoluir para:
- Hemorragia Vítrea: os vasos anormais sangram e causam piora da visão;
- Descolamento da Retina Tracional;
- Descolamento da Retina Tracional e Regmatogênico;
- Glaucoma Neovascular: os vasos anormais avançam até a parte anterior do olho, levando ao aumento da pressão ocular e dano ao nervo óptico.
Sintomas e Sinais da Retinopatia Diabética
Nos estágios iniciais normalmente não apresentam sintomas visuais. Nos estágios mais avançados, o paciente pode evoluir com baixa importante da visão.
Os sinais mais característicos são: microaneurismas, hemorragias retinianas, exsudatos duros, manchas algodonosas, edema macular diabético, isquemia macular e periférica, alterações venosas, anomalias microvasculares intrarretinianas, neovascularização…
Exames diagnósticos e complementares
O exame do mapeamento da retina (fundo de olho) é importante na detecção precoce de alguma alteração retiniana. Os pacientes diabéticos devem realizar ao menos um exame de fundo de olho anualmente e,conforme o estágio da retinopatia diabética, podem ser necessários análises mais frequentes e exames complementares como:
- Tomografia de coerência óptica (OCT): para análise da mácula e sua espessura foveal central
- Retinografia colorida e aneritra: para documentação do estágio da retinopatia diabética
- Angiofluoresceinografia: para documentação e análise das alterações vasculares e macular devido a retinopatia diabética
Tratamentos
Geral: controle da glicemia e pressão arterial rigorosos
Tratamento do edema macular diabético (EMD): até pouco tempo, a fotocoagulação a laser era o pilar do tratamento do EMD, reduzindo o risco de perda global da visão em 50%. No entanto, a disponibilidade de novas modalidades de tratamento e a evidência crescente de sua eficácia alterou drasticamente a abordagem nos anos mais recentes.
Fotocoagulação a laser: ajuda na estabilização da retinopatia diabética e maculopatia diabética. O tratamento é feito no consultório e é necessária a dilatação da pupila;
Terapia anti-VEGF (Ranibizumabe, Bevacizumabe ou Aflibercepte): são medicações com ação anti-VEGF que combatem os vasos anormais. Pode ser indicada para o edema macular diabético, hemorragia vítrea e preparo para cirurgias de vitrectomia nos casos de descolamento tradicional da retina;
Drogas anti-inflamatórias de longa duração: corticóides como Triancinolona e implante de dexametasona intavítrea têm ação no edema macular diabético;
Cirurgia de Vitrectomia: indicada em situações de descolamento tracional da retina e/ou hemorragia vítrea.
Os pacientes diabéticos têm uma maior predisposição de apresentar outras doenças oculares como catarata, glaucoma, além da própria retinopatia diabética.. Portanto, o acompanhamento periódico com o oftalmologista é importante para a prevenção, controle e tratamento geral de quem possui o diagnóstico de diabetes.
Se você apresenta um diagnóstico de diabetes, não deixe de marcar uma consulta com a gente. Nossa equipe está pronta para recebê-lo e orientá-lo quanto ao seu quadro ocular!
Tratamento do edema macular diabético (EMD): até pouco tempo, a fotocoagulação a laser era o pilar do tratamento do EMD, reduzindo o risco de perda global da visão em 50%. No entanto, a disponibilidade de novas modalidades de tratamento e a evidência crescente de sua eficácia alterou drasticamente a abordagem nos anos mais recentes.
Fotocoagulação a laser: ajuda na estabilização da retinopatia diabética e maculopatia diabética. O tratamento é feito no consultório e é necessária a dilatação da pupila;
Terapia anti-VEGF (Ranibizumabe, Bevacizumabe ou Aflibercepte): são medicações com ação anti-VEGF que combatem os vasos anormais. Pode ser indicada para o edema macular diabético, hemorragia vítrea e preparo para cirurgias de vitrectomia nos casos de descolamento tradicional da retina;
Drogas anti-inflamatórias de longa duração: corticóides como Triancinolona e implante de dexametasona intavítrea têm ação no edema macular diabético;
Cirurgia de Vitrectomia: indicada em situações de descolamento tracional da retina e/ou hemorragia vítrea.
Os pacientes diabéticos têm uma maior predisposição de apresentar outras doenças oculares como catarata, glaucoma, além da própria retinopatia diabética.. Portanto, o acompanhamento periódico com o oftalmologista é importante para a prevenção, controle e tratamento geral de quem possui o diagnóstico de diabetes.
Se você apresenta um diagnóstico de diabetes, não deixe de marcar uma consulta com a gente. Nossa equipe está pronta para recebê-lo e orientá-lo quanto ao seu quadro ocular!